Tema: En værdig død
Alle kan blive enige om at ønske sig et værdigt liv og en værdig død, men hvad er en værdig død? Hvor og hvordan ønsker vi at dø og sker det som vi reelt ønsker og forventer det? Spørgsmål som disse er over de seneste årtier kommet tiltagende i fokus i politiske, samfundsmæssige og medmenneskelige sammenhænge.
I Danske Ældreråd tager vi nu temaet op, idet regeringen og støttepartier er enige om at understøtte kommunernes arbejde med at sikre ældre en værdig afslutning på livet. Derfor vil ældreråd landet over i de kommende år blive involveret og præsenteret for initiativer og beslutninger som vedrører en værdig død.behov
En værdig død er det begreb, som altid fremføres, når pleje og behandling af døende drøftes. Det er også et begreb, hvis indhold ikke altid gøres klart, og som der kan være mange meninger om. Men selv om vi måske alle har hver vor mening om, hvad en værdig død indebærer, vil der nok være enighed om, at en værdig død i det mindste indebærer, at plagsomme symptomer lindres, og at der er nogen til at våge i de sidste timer og være hos os, når vi udånder. Forestillingen om en værdig død indebærer også, at vi lige til det sidste bliver respekteret som den person, vi er, samt at der er ro omkring os og lydhørhed og forståelse for de sidste ønsker, vi måtte have. Den første tid efter dødens indtræden betyder også meget for de fleste. En overgangsfase, hvor de efterladte siger farvel, hvor den døde stadig ligger i sengen, bliver vasket og klædt på som et menneske, har et navn og behandles og omtales, som om vi var levende.
Der er altså ikke tvivl om at "en værdig død" i høj grad afhænger af fysiske rammer, relationer, faglighed, kompetence m.v. Rigtige forhold og ressourcer er ofte afgørende for, om det lykkes at dø, hvor den døende ønsker, om kompetencerne til fx at lindre plagsomme symptomer er tilstede og om individuelle behov og ønsker, og derved værdigheden sikres.
Over halvdelen af alle danskere dør på et sygehus, en fjerdedel dør hjemme, og knap en anden fjerdedel på institution, som kan være et plejehjem eller et hospice. Befolkningen dør bestemt under noget, man kunne kalde ordnede forhold, dvs. i de fleste tilfælde på institution, men alligevel stilles der fra mange sider spørgsmålstegn ved, om den sidste levetid og selve døden forløber "værdigt nok/godt nok".
Adspurgt oplyser næsten 70 procent, at de ønsker at dø i eget hjem, men det sker kun for under en fjerdedel. Der er altså et stort misforhold mellem ønsker og virkelighed. Dette er naturligvis med til at præge begrebet om "en værdig død" negativt. Ønsket om at dø i vante omgivelser hænger måske sammen med at have mere kontrol, og have de bedste muligheder for at leve tæt på det tidligere levede og sygdomsfrie liv. Det bliver ofte vanskeligt at blive på plejecenter eller bo i hjemmet, eksempelvis hvis det er svært at symptomlindre, hvis der er brug for meget pleje døgnet rundt, mange hjælpemidler, eller hvis der ikke er nære relationer at trække på.
Til at understøtte en værdig død er der i Danmark igennem de seneste 25 år etableret mange hospicepladser, palliative teams, og kommunerne overtager i stigende grad flere komplekse palliative forløb fra hospitalerne. I kommunerne varetages den palliative indsats i et samspil mellem bl.a. almen praksis, hjemmepleje, og i høj grad også af personalet på plejecentrene i kommunerne - samt af pårørende, som ofte yder en helt uvurderlig støtte og omsorg i mange forløb.
Visionen er, at der i højere grad skal fokuseres på denne kommunale indsats. Regeringen og støttepartier er derfor enige om at understøtte kommunernes arbejde med at sikre ældre en værdig afslutning på livet. Derfor er der bl.a. i Værdighedsmilliarden prioriteret midler til området i fire år og herefter permanent, og i forbindelse med finansloven for 2018 er det nu også blevet besluttet at støtte området med yderligere 60 mio. kr. årligt fra 2018 og frem.
Fra central side har bl.a. ældreminister Thyra Frank derfor en klar forventning til, at netop omsorg og pleje til døende i kommunerne fremadrettet får et løft i forhold til både rammer, bemanding og kompetencer til området. Ældrerådene har Værdighedsmilliarden og andre af kommunens beslutninger og budgetter til kommentering og har derved mulighed for at komme med forslag til, hvordan et løft af en værdig død i kommunale rammer kan udformes og realiseres bedst muligt.
I Danske Ældreråd tager vi nu dette tema op og giver konkret inspiration. Temaet indeholder også mange nyttige aspekter vedr. en værdig død og en god palliativ indsats, som kan være hensigtsmæssigt at kende til i en dialog om emnet.
Her indledningsvis er en afklaring af begreber som "palliativ indsats" og "uafvendeligt døende" på sin plads. I mange år blev ordet "terminal" anvendt om en person, hvor døden var nært forestående, men Sundhedsstyrelsen har nu tilkendegivet, at begrebet "terminal" er afløst af den mere beskrivende term "uafvendeligt døende", som bedre beskriver, at døden er meget nær.
Omsorg, pleje og lindrende behandling af det døende menneske kaldes også for palliation. Den palliative indsats omfatter derimod hele perioden efter ophør med kurativ (heldredende) behandling, og indsatsen for den uafvendeligt døende, som henviser til de sidste få uger, dage eller timer. Den palliative indsats kan altså opdeles i to faser, hvor den første fokuserer på forbedring af patientens og de pårørendes livskvalitet, og den sidste fokuserer på en værdig død. Den første fase varierer meget i tid, idet mange faktorer spiller ind, bl.a. sygdomsforløbet op til, diagnose, alder, ressourcer, behandlingsmuligheder, hjælp og omsorg. Nogle døende er i princippet døende lige fra diagnosetidspunktet, idet der stadig hersker sygdomme, hvor der ikke findes nogen helbredende behandling at tilbyde, men kun lindrende.
For mange døende gælder, at deres liv præges og forringes af mange ubehagelige og lidelsesfulde symptomer. Ved fremskreden cancer har ca. 85 pct. af patienterne således smerter mere end et sted, og op mod 40 pct. har smerter fire eller flere steder. Dertil kommer mange andre symptomer, som fx kvalme, stort vægttab, søvnløshed, nattesved, konfusion, angst og uro, depression, samt en lang række tabsoplevelser, der hænger sammen med, at kroppen og psyken formår mindre og mindre. Det drejer sig bl.a. om tabet af den vante livsrolle, arbejdsevne, positioner i offentligheden, ægtefælderolle, forældrerollen og den manglende fremtid.
"Den palliative indsats" relaterer sig således til de to palliative faser, og er den tværfaglige indsats, som individuelt bør stilles til rådighed, således at den døende og dennes pårørende støttes så optimalt som muligt med en "lindrende" indsats. Når der tales om "palliative kompetencer" hentydes altså til den tværfaglige styrke af fagpersoner; læger, sygeplejersker, psykologer, fysioterapeuter, præster m.fl., som har erfaring og specialiserede kompetencer i netop at lindre problemer af både fysisk, psykisk, psykosocial og åndelig art.
Her i Danmark er det Sundhedsstyrelsens retningslinjer for den palliative indsats med udgangspunkt i WHO's anbefalinger, som ligger til grund for omsorgen for dødende. Læs anbefalingerne: https://www.sst.dk/da/sygdom-og-behandling/palliativ-indsats/whos-definition, eller forkortet allersidst i temaet.
Omsorgen for det døende menneske har naturligvis altid eksisteret, men i nyere tid, fra starten af 1990erne og frem til i dag, har den palliative indsats været præget af en rivende udvikling. Fra indførelsen af hospicefilosofi og smertelindring af kræftsyge i den afsluttende fase, over udviklingen af specialiserede palliative tilbud, udviklingen af et fagområde/et speciale, til udvidelse af målgrupper og tidsperspektiv, til det aktuelle fokus, som nu i høj grad er på den basale indsats og udbredelsen af viden og muligheder i kommunerne. I Danmark kan man sige at udviklingen af palliation de seneste 30 år er udtryk for en ganske omfattende "organiserings- og fagliggørelsesperiode".
Med "fagliggørelsesperiode" menes, at omsorg, pleje og behandling af det døende menneske har udviklet sig markant til at være et sundhedsfagligt og medicinsk speciale, hvor læger, sygeplejersker og andre faggrupper uddannes til specialistkompetencer i at yde en optimale palliation - fx med specialiseret viden om smerte- og symptomlindring.
Med "organiseringsperiode" hentydes til udviklingen på det organisatoriske plan, hvor de specialiserede palliative enheder i Danmark i samme periode er vokset fra 0-53 fra 1992-2017, hvor vi p.t. nu har 20 hospices, 27 palliative teams og 6 palliative enheder.
Aktuelt er det netop denne specialiserede faglighed, de specialiserede palliative enheder i Danmark har, som man fra politisk side gerne ser brede sig. I Danmark er der i alt 257 hospicepladser, fordelt med: 72 i Region Hovedstaden, 60 i Region Midtjylland, 21 i Region Nordjylland, 42 i Region Sjælland og 62 i Region Sydjylland. I 2014 var der således 3.400 personer, der kom på hospice i Danmark, og dette er jo et meget begrænset antal set i det store hele. Der findes ikke tal for, hvor mange personer, landets udgående teams og palliative enheder har ydet palliativ omsorg for, men sammenholdt med, at det årlige dødstal i Danmark ligger på ca. 52.500, er det fortsat et område, der kræver yderligere udvikling både organisatorisk og fagligt.
Tendensen er, at mange borgere lever længere med livstruende sygdomme, og den palliative indsats spiller derfor en stadig større og tidligere rolle. Således er der et stort behov for at løfte kvaliteten af den palliative indsats og understøtte det tværfaglige og tværsektorielle samarbejde, for hermed at skabe indsatser af høj faglig kvalitet og sammenhæng i patientforløbet. Der er ligeledes en stigende opmærksomhed på, at alle patienter med livstruende sygdomme, og ikke kun patienter med kræftsygdomme, kan have behov for en palliativ indsats samt på den sociale ulighed på området.
Midler fra bl.a. Værdighedsmilliarden og nu også finansloven, skal derfor i høj grad ses som et incitament til at den palliative pleje og omsorg i fremtiden i langt højere grad også skal kunne varetages i kommunerne af almen praksis, hjemmepleje og på kommunens plejecentre, -palliative og -akutte pladser. Formålet med flere midler er at skabe lighed i adgangen til de palliative behandlingstilbud overalt i landet uanset diagnose og at løfte kvaliteten i indsatsen, særligt i forhold til den basale palliative indsats. Midlerne kan derfor både være et løft til at styrke fagligheden bl.a. gennem efteruddannelse af læger og sygeplejersker, men også til at styrke det organisatoriske bl.a. ved etablering af palliative pladser, kommunale palliative teams m.v.
Midler fra bl.a. Værdighedsmilliarden og nu også Finansloven 2018 skal ses som et incitament til, at den palliative pleje og omsorg til "en værdig død" i langt højere grad skal kunne varetages i kommunerne af almen praksis, hjemmepleje og på kommunens plejecentre, -palliative og -akutte pladser. Formålet med flere midler er i høj at løfte kvaliteten i indsatsen, særligt i forhold til den basale indsats i kommunerne. Her følger lidt mere om midlerne fra Værdighedsmilliarden og Finansloven 2018.
Midler fra Finansloven 2018
Sundheds- og Ældreministeriet skriver: Kommunerne skal have bedre muligheder for at sikre ældre borgere en værdig død. Derfor vil ældreminister, Thyra Frank (LA), give kommunerne et løft på 60 mio. kroner årligt på finansloven. De fleste danskere ønsker at dø i deres eget hjem i trygge rammer, men det er ikke muligt for alle, som forholdene er i dag. Regeringen vil derfor give et varigt tilskud til kommunerne på 60 mio. kroner om året, som en del af velfærdsreserven på finansloven 2018.
"Vi skal lytte til de ældre borgeres ønsker og sikre dem gode og trygge rammer helt indtil det sidste. Det skylder vi vores ældre," siger ældreminister, Thyra Frank.
Pengene skal kommunerne bruge til at sikre døende på plejehjem og i hjemmeplejen en god og værdig afslutning på livet gennem forskellige indsatser. Det kan for eksempel være en form for videreuddannelse af ansatte i hjemmeplejen eller plejehjemmene med særligt fokus på omsorg og pleje den sidste tid. Det kan være ekstra personale. Og det kan også være samarbejder med vågetjenester.
"Ambitionen er, at ingen skal dø uønsket alene. Når vi bliver født, er der som oftest to-tre professionelle til at tage imod os. Derfor er det næppe for meget at forlange, at der også kan gives støtte og en kærlig hånd, når vi skal herfra," siger Thyra Frank.
Midlerne er fordelt som angivet i tabel 1.
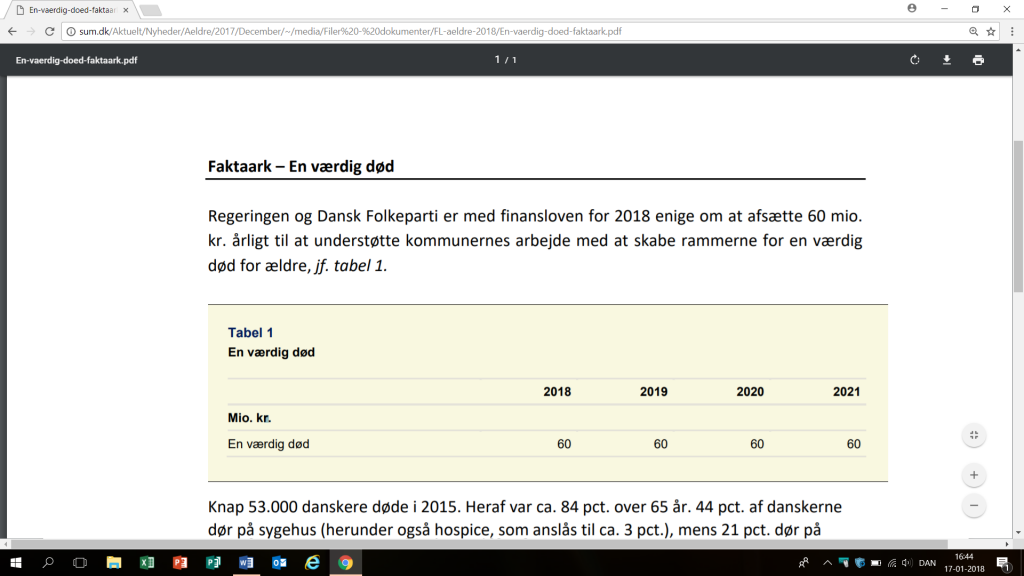
Midler fra Værdighedsmilliarden
Værdighedsmilliarden, som blev vedtaget på Finansloven 2016, vil fortsat blive uddelt med 1 mia. kr. årligt i årene 2017, 2018 og 2019 med henblik på at understøtte kommunernes arbejde med en værdig ældrepleje. Kommunerne skal årligt redegøre for, at pengene understøtter kommunens værdighedspolitik i forhold til livskvalitet, selvbestemmelse, kvalitet, tværfaglighed og sammenhæng i plejen, mad og ernæring samt "en værdig død".
I foråret 2017 blev der gennemført en midtvejsevaluering af kommunernes anvendelse af midlerne i 2016, samt den forventede anvendelse i 2017. Det fremherskende billede af midlernes anvendelse viste, at kommunernes fokus overvejende var på værdig pleje af ældre = flere "varme hænder". Kommunerne kan i vid udstrækning selv afgøre, hvilke konkrete tiltag midlerne skal anvendes til, så længe det er inden for ældreområdet og bidrager til at implementere og understøtte værdighedspolitikkerne.
I 2016 brugte kommunerne pengene fra værdighedsmilliarden således:
- 39 pct. afsat til Livskvalitet,
- 17 pct. afsat til Selvbestemmelse
- 32 pct. afsat til Kvalitet, tværfaglighed og sammenhæng i plejen.
- 7 pct. afsat til Mad og ernæring
- 4 pct. afsat til En værdig død.
I 2017 brugte kommunerne pengene fra værdighedsmilliarden således:
- 43 pct. afsat til området Livskvalitet,
- 16 pct. afsat til Selvbestemmelse,
- 28 pct. afsat til Kvalitet, tværfaglighed og sammenhæng i plejen.
- 7 pct. afsat til Mad og ernæring
- 5 pct. afsat til En værdig død
Forsigtigt kan man vel godt spørge om netop området "en værdig død" har fået en forholdsmæssig andel af værdighedsmilliardens midler. Om "Værdighedsmilliarden" er det væsentligt at huske, at midlerne skal lægges oven på det serviceniveau, som kommunerne årligt har afsat til ældreområdet, samt at ældrerådene skal have indflydelse på Værdighedsmilliardens anvendelse i kommunen - også i de kommende år 2018 og 2019.
På dette link kan du se, hvor meget din kommune årligt får fra værdighedsmilliarden.
Slagelse Kommunes Værdighedspolitik
Denne første Værdighedspolitik for ældreplejen i Slagelse Kommune har til formål, at styrke kommunens arbejde med en mere værdig ældrepleje. Værdighedspolitikken er den overordnede værdimæssige ramme for Byrådets prioriteringer i ældreplejen.
Som en del af politikken er en værdig død indskrevet således:
En værdig død - borgerne og de pårørende oplever en værdig død. Det betyder, at der altid er mulighed for tilstedeværelse og nærvær af én blandt det faste kendte personale, for derved at skabe tryghed mm.
Læs hele Slagelse Kommunes Værdighedspolitik på link: https://www.slagelse.dk/media/9713270/Vaerdighedspolitik-for-%C3%86ldreplejen-i-Slagelse-Kommune.pdf
Samsø Kommunes Værdighedspolitik
I Samsø Kommune ønsker vi, at alle borgere skal have mulighed for en værdig alderdom. For os indebærer værdighed, at borgeren, dennes behov, ønsker og ressourcer anerkendes og respekteres. Vi arbejder hen imod at skabe gode muligheder for borgernes selvbestemmelse og en god livskvalitet.
I Samsø Kommune har man således fokus på at "en værdig død" ligger under den overordnede politik for at skabe gode muligheder for borgernes selvbestemmelse og en god livskvalitet. Desuden har Samsø Kommune en mere handlingsorienteret tilgang til Værdighedspolitikken, ved at anvise indsatser:
Sundhedsfaglig medarbejder med fokus på demens og værdig død - Der skal ansættes en fuldtidsmedarbejder i Plejecenter Kildemosen, hvis primære fokus er demens og værdig død. Medarbejderen skal arbejde på tværs af de eksisterende huse og skal kunne yde den ekstra støtte, som borgere har behov for, når de er demente eller ligger for døden.
Læs hele Samsø Kommunes Værdighedspolitik på link: https://www.samsoe.dk/Files/Files/Politik/Planer-politikker-og-projekter/VAerdighedspol.pdf
Hjørring Kommunes Værdighedspolitik
I Hjørring Kommune vil vi skabe rammerne for et værdigt liv for borgere, som har fået brug for pleje eller hjælp. Et værdigt liv er mange ting, men der er nogle gennemgående træk. Det handler blandt andet om den måde, hvorpå medarbejderne møder og taler med borgerne samt om muligheden for at være sammen med andre mennesker og muligheden for at deltage i gode aktiviteter, der giver livskvalitet. Værdighed handler også om at få hjælp til at kunne klare sig selv bedst muligt og om at kunne bestemme over sit eget liv og at kunne fastholde egen livsstil og vaner. Det giver livskvalitet. For at kunne skabe størst mulig kvalitet i tilbuddene, og dermed størst mulig værdighed for borgerne, er det desuden afgørende, at medarbejderne er fagligt dygtige og i stand til at bruge deres viden på den rette måde.
Værdighed drejer sig derudover om at få hjælp til at leve et selvstændigt liv med bedst muligt helbred og størst mulig livskvalitet. For at den ældre kan få en værdig død er det endvidere afgørende, at borgeren og de pårørende inddrages i den sidste tid, og at der er tale om et sammenhængende forløb af høj kvalitet med fokus på god kommunikation og respekt. For at kunne skabe rammerne for et værdigt liv, skal vi derfor have fokus på: » Kommunikation » Kvalitetstid » Selvbestemmelse » Kompetente medarbejdere » Forebyggelse » En værdig død.
Mere specifikt om "en værdig død" er indskrevet i politikken:
Det er værdigt, at borgeren og de pårørende inddrages i den sidste tid, og forløbet er præget af selvbestemmelse, god kommunikation, høj kvalitet og god koordinering i kommunen og på tværs af sektorer:
- Derfor vil vi arbejde systematisk på at afdække borgerens egne ønsker og de pårørendes behov i den terminale fase og sikre, at der tages udgangspunkt heri,
- være opmærksom på, om borgeren har et livstestamente,
- sikre veltilrettelagte og koordinerede terminale forløb af høj kvalitet i kommunen og på tværs af sektorer,
- kommunikere på en værdig måde, hvor borgeren og de pårørende oplever, at de er blevet inddraget, har fået fyldestgørende information og at der har været tid til samtale om døden, hvis borger og/eller de pårørende ønsker det.
- Når det bliver klart, at døden nærmer sig, lægger vi op til samtale om, hvor borgeren ønsker at dø.
- Samtidig samarbejder vi med de pårørende og inddrager dem i plejen, med respekt for deres ønsker om dette.
- I forløbet har vi blik for de pårørendes behov for aflastning.
Læs hele Hjørring Kommunes værdighedspolitik på link: https://hjoerring.dk/media/14047/vaerdighedspolitik-hjoerring-kommune.pdf
De nyt midler fra Finansloven 2018 og pengene fra årets Værdighedsmilliard, skal kommunerne bruge til at sikre døende på plejehjem og i hjemmeplejen en god og værdig afslutning på livet gennem forskellige indsatser. Fra Sundheds - og Ældreministeriet foreslår man, at det eksempelvis kan ske ved en form for videreuddannelse af ansatte i hjemmeplejen eller på plejehjemmene, med særligt fokus på omsorg og pleje den sidste tid. Det kan også være ekstra personale, og også være samarbejder med vågetjenester. I Danske Ældreråd kan vi supplere med flere ideer og overvejelser, som ældrerådene kan overveje og arbejde for:
- En vis (større) procentandel af midlerne fra Værdighedsmilliarden øremærkes til området "en værdig død"
- Få indflydelse på hvad pengene fra Finansloven 2018 anvendes til vedr. en værdig død
- Plejecentrene og hjemmeplejen kan/bør have en nedskrevet handleplan for "en værdig død"
- Sikrer at hjemmeplejen og plejecentrene har et uddannelses-/oplæringsforløb i primært omsorgsarbejdet for "en værdig død"
- Sikrer at nøgleperson/-er har specifikke palliative kompetencer og ansvar for arbejdet med omsorgen for døende i kommunen, både i relation til plejecentre og for borgere i eget hjem. Et kommunalt palliativt team findes efterhånden i en del kommuner, og i mange andre er det kommunens akutteam, som også har palliative kompetencer og - opgaver.
- Sikre at alle får tilbudt, og hvis ønsket hjælp til at udfylde behandlings- og livstestamente ved indflytning på plejecenter, - også gerne i forhold til relevante borgere der modtager pleje og omsorg fra kommunen i eget hjem:
- Det er ikke værdigt at blive behandlet og genoplivet mod sin vilje - dette meget let at respektere, hvis skrevet i et behandlings- og livstestamente
- Henvisning til praksis for hvordan behandlings- og livstestamente udfyldes, skal ligge på kommunens hjemmeside
- Sikre at alle på plejecenter får tilbudt, og hvis ønsket nedskrevet ønsker vedr. den sidste tid, og døden. Kan bl.a. omhandle om borgeren frasiger sig evt. indlæggelse på hospital, personer som borgeren ønsker at se den sidste tid, ønske om at være iklædt specielt tøj efter døden etc.
- Dette kan være meget nyttigt ifølge andre kulturers traditioner ved livets afslutning
- Sikre ro og roligt omkring for den døende og dennes pårørende, fx ved at døende ældre sikres en medarbejder/frivillig vågekone, hvis der ikke er pårørende, eller hvis pårørende trænger til støtte/aflastning. Hvis der ikke er organiseret en vægetjeneste i kommunen, kan dette være et godt nyt initiativ
- Sikre samtale- og sorggrupper i kommunalt regi - Tilbud om eksistentielle samtaler og samtalegrupper om sorg og det at miste, kan/bør være et tilbud fra kommunens side
- Udnyttes kommunens ressourcer? - Er der fx praksis for at De Forebyggende Hjemmebesøgere besøger efterladte over 60+, som har mistet en ægtefælde e.l. (Dette initiativ har været med god effekt i mange kommuner, og måske en god ide at indfører i din kommune
- Palliative pladser? Palliative pladser på plejecenter i kommunen, kan være et godt alternativ til en hospitalsindlæggelse. Mange kommuner har disse pladser, men har kommunen nok i forhold til behovet? Ellers vil flere pladser måske være en forbedring for indsatsen for en værdig død i kommunen?
Nye typer fuldmagter og testamenteordninger er blevet vedtaget de seneste år. Således er det nu muligt at sikrer sine økonomiske og personlige forhold, hvis man på et senere tidspunkt, på grund af sygdom eller fremskreden alder, ikke selv kan gøre dette. Det er også muligt at registrere fremtidige ønsker bl.a. for og imod livsforlængende behandling, samt i tilfælde af fravalg af behandling ved demens eller anden inhabilitet.
Den nye lovgivning giver mulighed og rettighed, til på forhånd, at sikrer egne personlige og økonomiske interesser, bl.a. ved at kunne udpege fremtidige fuldmægtige, at kunne registrere fravalg af livsforlængende behandling, og desuden kunne tilkendegive, at man ikke ønsker, at der kan anvendes tvang ved somatisk behandling ved varigt inhabilitet.
De nye typer af fuldmagter og testamenteordninger giver en værdig mulighed for selv, at kunne være med til at planlægge sin sidste tid. Mange frygter i forbindelse med alderdom, demens eller anden inhabilitet, at miste indflydelse på eget liv. De frygter bl.a. at blive underlagt et behandlingstiltag, som de gerne vil være foruden i tilfælde af demens. Eller de frygter at blive forsøgt behandlet og/eller genoplivet i situationer hvor døden ellers måtte være deres ønske. Her nedenfor er kort skitseret hvad de tre nye lovtiltag indebærer, og hvordan man kan sikrer sig mod tiltag som nævnt ovenfor:
· Den 1. september 2017, trådte loven om 'fremtidsfuldmagt' i kraft. Fremtidsfuldmagten (også kaldet en pårørendefuldmagt) er en speciel type fuldmagt, der først træder i kraft, hvis fuldmagtsgiveren bliver ude af stand til at varetage sine egne interesser, som for eksempel ved demens, senilitet eller anden sygdom. En fremtidsfuldmagt kan vedrører alle tænkelige økonomiske og personlige bestemmelser.
· Den 1. september 2017 trådte også en ny lovgivning om 'livstestamente' i kraft. Med et livstestamente kan man fremad registrere om man vil modtage livsforlængende behandling eller ej.
· Og fra primo 2018 bliver det desuden muligt at registrere et 'behandlingstestamente', hvor man kan fravælge behandling, hvis man skulle blive mentalt varigt inhabil.
Hvad er en fremtidsfuldmagt?
Overordnet er en fuldmagt et dokument, der giver modtageren (kaldet fuldmægtigen) ret til at foretage handlinger på vegne af udstederen af fuldmagten (kaldet fuldmagtsgiveren). Det specielle ved en fremtidsfuldmagt er at den først træder i kraft, hvis fuldmagtsgiveren bliver ude af stand til at varetage sine egne interesser, som for eksempel ved demens eller anden sygdom. Fremtidsfuldmagten sikrer altså, at en (eller to) angivne personer kan hjælpe med fuldmagtsgiverens økonomiske og personlige forhold, hvis man ikke selv kan gøre dette. Dette omfatter blandt andet at råde over penge, sælge fast ejendom eller varetage fuldmagtsgiverens interesser i forhold til offentlige myndigheder. For at en fremtidsfuldmagt opnår gyldighed, skal den registreres i fremtidsfuldmagtsregisteret på tinglysning.dk og underskrives af fuldmagtsgiver med NemID, samt underskrives foran en notar (juridisk myndig).
Alle kan lave en fremtidsfuldmagt. Det eneste krav er, at både fuldmagtsgiver og fuldmægtigen (den der modtager fuldmagten) er myndige. Det betyder også, at en fremtidsfuldmagt er for alle, der ønsker sikkerhed for fremtiden, uanset om man er syg eller ej og uanset hvor gammel man er. En fremtidsfuldmagt kan kun omhandle én person som fuldmagtsgiver, uanset om man eksempelvis er ægtefæller og ønsker at være gensidigt fuldmægtige for hinanden.
Der er en række fordele forbundet med at oprette en fremtidsfuldmagt - både for fuldmagtsgiveren og for fuldmægtigen:
· Som fuldmagtsgiver bestemmer man, hvem der skal varetage ens interesser, hvis man selv bliver ude af stand til det
· Med en fremtidsfuldmagt undgår man at blive umyndiggjort, hvis man senere hen ikke kan varetage sine egne interesser (umyndiggørelse sker i en del tilfælde for at lette processer, eksempelvis i forbindelse med salg af hus)
· Som fuldmagtsgiver undgår man, at ens formue anbringes og forvaltes efter reglerne i værgemålsloven Ny lovgivning bakker op om en værdig afslutning på livet 7 | Nyhedsbrev december '17
· Fremtidsfuldmagten kan udarbejdes og underskrives, mens man fortsat er i stand til dette - og den vil først træde i kraft, hvis man mister evnen til at tage vare på sine egne interesser
· En fremtidsfuldmagt giver en nærtstående person(er) mulighed for, at sørge for de økonomiske og personlige forhold, hvis man på et tidspunkt ikke selv er i stand til at varetage sine egne interesser - eksempelvis på grund af sygdom eller anden svækkelse.
Læs hele vejledningen til lovgrundlaget for fremtidsfuldmagt her: http://www.civilstyrelsen.dk/~/media/Fonde/vejledning_til_borgerne_om_fremtidsfuldmagter.ashx
Hvad indebærer et livstestamente?
Det betyder eksempelvis at borgere, som ligger for døden, og ikke kan give besked om egne valg vedr. livsforlængende behandling, nu på forhånd kan registrere disse. Et livstestamente handler netop om at få registreret ønsker til behandling, hvis man skulle komme i en situation, hvor læger og pårørende ikke længere kan komme i kontakt med en, og der skal tages stilling til livsforlængende behandling.
Med et livstestamente gør man det klart for lægerne, sundhedspersonalet og på- rørende, om man ønsker såkaldt livsforlængende behandling, hvis man en dag bliver meget syg eller er ude for en ulykke. I livstestamentet kan man bl.a. oplyse, at man ikke ønsker livsforlængende behandling hvis:
· Man bliver erklæret for såkaldt uafvendeligt døende. Det kaldes for uafvendeligt døende, hvis døden med stor sandsynlighed forventes at indtræde inden for nogle dage til uger trods brug af de foreliggende behandlingsmuligheder.
· Man på grund af fx svær invaliditet er varigt ude af stand til at tage vare på sig selv fysisk og mentalt. Så kan ens ønske indgå i lægens overvejelser om behandling.
Så længe man er ved bevidsthed og selv tydeligt kan kommunikere sine ønsker til behandling, er det ens ønsker, der gælder. Et livstestamente oprettes ved at udfylde en særlig formular, mens man er rask og klart tænkende. Formularen findes på 'Opret livstestamente' på Sundhed.dk. Samtlige livstestamenter bliver optaget i 'Livstestamenteregistret' på Rigshospitalet. Dette betyder at alle læger har adgang til alle livstestamenter i Danmark. Hvis man på et tidspunkt skulle komme i tvivl om sin beslutning, så kan man altid fortryde det man har ønsket i livstestamentet, og ændre eller tilbagekalde sit livstestamente.
Læs mere om livstestamente og hvordan det oprettes på Sundhedsministeriets hjemmeside: http://www.sum.dk/Sundhed/Patientrettigheder/Livsforlaengende-behandling.aspx
Hvad indebærer et behandlingstestamente?
Lovændringen træder i kraft i 2018 og forslaget giver mulighed for øget bestemmelse for patienter/borgere i forhold til fravalg af behandling, herunder livsforlængende behandling. Oprettelse af en behandlingstestamenteordning, er en del af ens livstestamente, og registreres også på Sundhed.dk, som skitseret ovenfor.
Med lovforslaget forenkles reglerne om patienters selvbestemmelsesret. Det vil med de foreslåede ændringer blive slået fast, at habile patienter - uanset diagnose og helbredstilstand - kan afvise, at en behandling indledes, ligesom patienterne kan forlange igangværende behandling bragt til ophør, og dette uanset om af- 8 | Nyhedsbrev december '17 brydelsen medfører, at patienten umiddelbart derefter afgår ved døden. Mere konkret vil rettighederne for habile patienter, uanset om de er uafvendeligt døende eller ikke-uafvendeligt døende, være fastsat den grundlæggende hovedregel om, at al behandling i sundhedsvæsenet skal være baseret på patientens informerede samtykke.
Med behandlingstestamentet gælder bl.a. muligheden for på forhånd - at fravælge livsforlængende behandling, hvis man som patient måtte komme i en situation, hvor behandlingen kan føre til overlevelse, men hvor de fysiske konsekvenser af sygdommen eller af behandlingen vurderes at være meget alvorlige og lidelsesfulde, og hvor man som patient ikke længere er i stand til at udøve sin selvbestemmelsesret. Det vil ligeledes blive muligt at tilkendegive i behandlingstestamentet, at man ikke ønsker, at der kan anvendes tvang efter lov om anvendelse af tvang ved somatisk behandling af varigt inhabile, hvis man en dag måtte blive varigt inhabil (f.eks. dement).
Alle tilkendegivelser i behandlingstestamenter om fravalg af behandling vil efter forslaget blive bindende for sundhedspersoner, som således skal respektere patienternes selvbestemte fravalg af behandling. Omvendt kan man også sige, at det bliver meget lettere for sundhedspersoner, at respektere patienternes selvbestemte fravalg af behandling, og desuden kan der også være den fordel for personalet, ikke at skulle være i tvivl og i konflikt med divergerende holdninger, der hhv. taler for og imod behandling/ikke behandling. Lovgivningen ved behandlingstestamentet sikrer dog, at den pågældendes beslutning om fravalg af behandling forudsætter de pårørendes, værgens eller fremtidsfuldmægtigens accept i situationen.
Læs mere om lovgrundlaget til behandlingstestamenteordning her: http://prodstoragehoeringspo.blob.core.windows.net/e2ac3713-81b3-4c11-aea4-b046838f9962/Udkast%20til%20lovforslag.pdf
Det er velkendt fra tidligere undersøgelser, også i andre lande, at langt de fleste mennesker ønsker at dø hjemme, men måske er der også i en vis grad en romantiseret forestilling om, hvad det vil sige at være derhjemme til det sidste og dø omgivet af vores kære. Vi ved fra undersøgelser, at man skifter mening, fra man er rask, til man bliver syg, og når døden nærmer sig. I rigtig mange tilfælde, når det bliver rigtig svært, og opgaven vokser de pårørende over hovedet, ender den døende ofte på et hospital. Men mulighederne for at dø i eget hjem kan godt forbedres, hvis folk bliver bevidstgjorte om det, og der kommer en meget mere kvalificeret, effektiv og døgndækkende indsats, siger Frede Olsen, fra Forskningsenheden for Almen Medicin, Aarhus Universitet.
Eksempelvis Holland har på få år med en politisk satsning løftet andelen af mennesker, der dør i eget hjem til over halvdelen af alle dødsfald ved at udvikle og øge indsatsen i kommunerne. Ved at sætte øget lys på døden på plejehjem og i kommunerne, er visionen, at vi også kan gøre det bedre i Danmark.
"Men det går skuffende langsomt med at øge mulighederne for at få lov at dø i eget hjem, og det skyldes, at man - i den bedste mening - har gjort den palliative (lindrende) behandling af døende til et ekspertområde. Det behøver det ikke at være" siger Frede Olsen. Og tilføjer "Støtten til at dø i eget hjem kan i de fleste tilfælde godt varetages af den kommunale hjemmesygepleje og den praktiserende læge i fællesskab".
"Fordi vi har fået særlige palliative teams, som rykker ud, er der en tendens til, at man udtynder kompetencen i det nære, lokale tilbud. Disse palliative teams er et ganske udmærket tilbud, når der er særlige komplikationer og problemer, hvor de kan tilkaldes eller spørges til råds. Men langt de fleste dødsfald kræver ikke specialistviden," tilføjer Frede Olsen og glæder sig over, at Sundhedsstyrelsen er inde på de samme tanker i den ny vejledning til kommunerne.
Der findes vellykkede dødsfald både i eget hjem og i på plejehjem. Og det interessante er altså hvad der skal til for at det lykkedes. REHAB fremhæver følgende:
- Kompetencer, kvalitet og kontinuitet er væsentlige faktorer for "en værdig" død i primærsektoren: I langt de fleste tilfælde er der tegn på, at døden nærmer sig. Mange fagpersoner kender og kan beskrive disse tegn, så det er vigtigt at bruger medarbejdernes observationer, kompetencer og erfaringer, for at kunne være forberedt på ændringer/døden. Det er naturligvis meget individuelt, hvordan et menneske sløjer af, men visse tegn synes at være fælles for mange døende. Der er ofte tale om ganske små ændringer i beboerens adfærd og tilstand, og det er derfor i nogle tilfælde kun den faste medarbejder, der kender beboeren godt, som bemærker ændringerne. Nogle gange er det måske bare en fornemmelse, som medarbejderen har svært ved at sætte ord på, men alligevel er det vigtigt, at det kommer frem, således at teamet omkring den døende kan være forberedt på at ændre den givne behandling og pleje til lindrende omsorg og pleje og få de pårørende informeret og inddraget.
- Planlægning og forudseenhed - Det er hensigtsmæssigt tidligt i forløbet at tale om ønsker for en sidste tid, fx også om hvem, der skal være 'talerør' for patienten, hvis patienten ikke længere selv kan give udtryk for ønsker osv. De professionelle skal bidrage med faktuelle oplysninger, så patient og pårørende kan udtrykke deres ønsker og samtidig vide, at det indimellem ikke går som planlagt. Derudover er det vigtigt at vide, at ønsker ofte ændrer sig i forløbet.
- Borgerens "primære team" - Der er vigtigt at sikre sig et godt samarbejde af borgerens "primære team" som består af borgeren/patienten, pårørende, praktiserende læge og hjemmesygeplejen (hjemmesygeplejerskerne/hjemmeplejen).
- Den praktiserende læge - er en vigtig aktør i hele patientens forløb. I flere studier vurderede patienter og pårørende, at den praktiserende læges indsats var utrolig værdifuld på trods af, at symptomlindringen ikke altid var optimal. Det handler således om, at der ud over symptomlindring også lægges vægt på kontinuitet og kendskab til patientensamt aktiv involvering, fx hjemmebesøg i forløbet.
- Hjemmesygeplejerskerne - er alfa og omega i forhold til en god palliativ indsats. I mange kommuner findes 'nøglepersoner' eller ressourcepersoner i hjemmesygeplejen med specialkompetencer indenfor palliation, og dette er naturligvis med til at højne kvaliteten og kontinuiteten i forløbene. Hjemmesygeplejerskens kan have mange funktioner i forløbene bl.a.:
- samarbejdet med den praktiserende læge
- at koordinere den praktiske bistand i hjemmet i samarbejde med kommunens visitatorer/borgerkonsulenter
- at hjælpe med personlig hygiejne i samarbejde med sosu-hjælpere/-assistenter i hjemmeplejen
- at forestå den palliative medicinske behandling i samarbejde med praktiserende læge (og evt. palliative team)
- at udføre sårpleje, medicinering og sondeernæring
i særlige tilfælde at forestå subkutan væsketerapi og parenteralt ernæring
at vejlede og undervise patient og pårørende - at give støtte og omsorg til patient og familie i forhold til psykiske, sociale og eksistentielle problemstillinger
- at vurdere behov for hjælpemidler og sørge for, at de installeres i hjemmet - fx plejeseng, anti-decubitus madras og toiletstol
- at vurdere borgerens helbredstilstand løbende og advisere praktiserende læge om ændringer/symptomer
- Pårørende - Pårørende er vigtige samarbejdspartnere, men det er vigtigt sammen med patient og pårørende at definere, hvem kommunikationen skal gå igennem - og hvordan. For det kan være berigende at være pårørende og yde omsorg for patienten i hjemmet, men det kan også være en belastende opgave - både praktisk og følelsesmæssigt. De professionelle bliver derfor nødt til også at være opmærksomme på de pårørendes behov for støtte og omsorg.
- Opmærksomhed på andre ressourcer til forløbet - Det kan være afgørende for et forløb om de rette ressourcer er tilstede. Andre fag- og støttepersoner, eksempelvis psykolog, socialrådgiver, præst, vågetjeneste m.fl. kan være relevant at få knyttet til forløbet. Plejeorlov har til formål at styrke pasningen af døende i eget hjem ved at øge omsorg, lindring og patientens livskvalitet. Ordningen er ikke forbeholdt bestemte sygdomskategorier, men søges oftest i forbindelse med kræftlidelser, men der kan også være tale for eksempel ved langt fremskredne lunge/hjertesygdomme, nyresygdomme og andre lidelser. Det er en generel betingelse for at give hjælp i forbindelse med pasning af døende, at en læge har fastslået, at behandling er udsigtsløs, og at prognosen er kort levetid, oftest to til seks måneder. Der er dog ikke fastsat nogen bestemt tidsgrænse for, hvor længe der kan ydes hjælp. Rigtige hjælpemidler er også en væsentlig ressource. Det døende menneske mister efterhånden fysisk styrke, og kan have meget vanskeligt ved at gå, komme ud af sengen, bevæge sig i sengen m.v. Derfor er det vigtigt at hjælpemidler hele tiden letter borgerens hverdag, samt sikrer at det professionelle personale kan yde en optimal omsorg og pleje. Det er kommunen, som stiller hjælpemidler til rådighed, og det kan være afgørende for et forløb, at kommunen kan stille fx en elektrisk seng, en anti-decubitus madras, lift, kørestol m.v. til rådighed med meget kort varsel.
- Samarbejde med det specialiserede niveau - Den specialiserede palliative indsats varetages i den del af sundhedsvæsenet, som har palliation som hovedopgave − herunder palliative teams, palliative afdelinger på hospitaler og hospice − og behandler patienter med komplekse problemstillinger. I alle 5 regioner har kommunerne mulighed for i et vist omfang at trække på denne ekspertise ved at et team tilknyttes en borger med komplekse problemstillinger, eller ved at kommunens hjemmesygepleje og almen praksis kan få faglig rådgivning. Ved at udnytte denne mulighed, kan det i mere komplekse forløb være det afgørende for at forløbet afsluttes i eget.
En god familie er ofte patientens vigtigste ressource til mestring af en livstruende sygdom, herunder erkendelsen af, at døden vil indtræffe i nær fremtid. De pårørende kan bidrage med deres indgående kendskab til den syge. De ved, hvad han/hun holder af og ikke bryder sig om eller frygter; de har en nøje erindring om hændelser i personens liv, der måske nu kan vise sig betydningsfulde, og de kender til personens tidligere erfaringer med fx smerte og mestring heraf. Pårørende bidrager ofte til at kvalificere den professionelle indsats omkring den døende.
Det er meget vigtigt, at de pårørende føler sig inddraget og velinformeret under hele forløbet - Men de pårørendes ønsker, forventninger og ikke mindst muligheder for at være fysisk til stede kan være meget forskellige. Det er derfor vigtigt løbende at få afklaret gensidige forventninger mellem de pårørende, den døende og det professionelle personale. I den sidste tid kan de pårørende først og fremmest yde en indsats ved at være til stede. De kan holde i hånd, lytte, føre samtaler, læse højt, spille musik og på anden måde adsprede eller berolige den døende. De kan evt. indgå i plejen, som de selv ønsker, men det skal absolut være den pårørendes eget ønske, og muligheden for at bakke ud skal være fremherskende hele tide. Det er derfor godt, hvis der blandt de professionelle prioriteres tid til at tale med de pårørende og på den måde finde frem til, hvor afklarede de er om den døendes situation. Som plejepersonale er det vigtigt at huske, at det er de pårørende, der skal leve videre med de oplevelser, de får under hele forløbet.
Mange pårørende beskriver ofte forløbet med deres kære døende som at være i orkanens øje. Derfor kan det være desto mere tomt og forvirrende, når den pårørende nogle uger/måneder efter dødsfaldet skal videre med livet. Det er velkendt, at især pårørende, som bliver alene i en sen alder har tendens til at isolere sig, få depression, blive ensomme og lettere blive syge. Derfor giver det god mening af kommuner og fx frivillige organisationer støtter op om tilbud til efterladte evt. med samtalegrupper, eller som man allerede praktisere i mange kommuner, at De Forebyggende Hjemmebesøgere (SUFO), ca. 1 måned efter dødsfaldet aflægger et omsorgsbesøg hos den efterladte.
Statistikken vedrørende dødsfald viser, at det er ca. 1 pct. af befolkningen der årligt dør, hvilket svarer i antal til ca. 52.500. Heraf er kræftsygdomme skyld i ca. hvert fjerde dødsfald, og ifølge middellevetidsberegningen har kvinder stadig udsigt til at leve længere end mændene. Sidstnævnte ses tydeligt af grafen fra 2016, fra Danmarks Statistik, hvor den grønne del af grafen illustrere kvinder. Antallet af dødsfald stiger markant ved 65-70 års alderen og fremefter. I tabellen fremgår i mere præcise tal for dødsfald pr. 10 år, fra 2012 - 2016, samt tal over tabel med tal over dødsårsager. På Danmarks Statistik kan du se præcise tal over fx antal dødsfald i din kommune.
Sundhedsstyrelsen har i 2017 udgivet nye anbefalinger vedrørende den palliative indsats. Anbefalingerne er opdelt under 4 hovedtemaer, ref. nedenfor. De enkelte anbefalinger er uddybet i detaljer i rapporten, som du kan læse på følgende link:
https://www.sst.dk/da/sygdom-og-behandling/~/media/79CB83AB4DF74C80837BAAAD55347D0D.ashx efterfølgende kapitler.
Det palliative forløb
- Alle med livstruende sygdom uanset diagnose og alder tilbydes en palliativ indsats med udgangspunkt i den enkeltes behov
- Det palliative forløb tilrettelægges og foregår individuelt og i samarbejde med patient og pårørende ud fra en faglig helhedstænkning og med størst mulig kontinuitet af tilknyttede fagpersoner
- Identifikation og vurdering af patientens behov for palliative indsatser tager udgangspunkt i en helhedstænkning og den enkelte patients forudsætninger; sker tidligst muligt - gerne på diagnosetidspunktet og systematisk ved brug af ens og validerede redskaber på tværs af sektorer og gentages ved behov
- De palliative indsatser omfatter efter behov indsatser over for hhv. fysiske og psykiske symptomer samt sociale og eksistentielle/åndelige forhold. Endvidere indsatser til pårø- rende og efterladte
- Alle med livstruende sygdom tilbydes systematiske samtaleforløb om fremtidig behandling og pleje
Organisering, ansvar og samarbejde
- Organisering af alle palliative indsatser baseres på, at der er den fornødne og hensigtsmæssige viden, rutine, erfaring og volumen samt de nødvendige faciliteter til stede for, at indsatserne kan varetages med høj faglig kvalitet og kontinuitet. Indsatserne sker på lavest mulige effektive omsorgs- og behandlingsniveau og bygger på fleksibilitet i forhold til, hvor indsatserne gives, således at patienten ved behov fx kan indlægges eller udskrives afhængigt af, hvor patientens behov bedst varetages på det pågældende tidspunkt
- Den palliative indsats varetages i et tværfagligt, teambaseret samarbejde
- De sundhedsprofessionelle og øvrige fagprofessionelle i alle sektorer har kendskab til og informerer patienter og pårørende om relevante palliative tilbud i fx patientforeninger, hos frivillige mv.
- Sygehusafdelingerne afholder multidisciplinære team konferencer (MDT-konferencer) mellem de relevante specialer og repræsentanter fra den specialiserede palliative indsats for at drøfte konkrete patientforløb, herunder kommunikation og koordination med relevante aktører i kommune og almen praksis, uanset diagnose
- Kommuner og regioner herunder almen praksis aftaler i regi af sundhedsaftaler og praksisplaner tværfaglige møder, hvor de forskellige aktører mødes fysisk eller via videosamtale, for at drøfte samarbejde og koordinering af indsatser
- Kommuner og regioner herunder almen praksis udarbejder i regi af sundhedsaftaler og praksisplaner fælles målsætninger for det tværfaglige og tværsektorielle samarbejde med udgangspunkt i patientens behov, eksisterende aktiviteter og patientens (og pårørendes) ressourcer
- Der afholdes ved behov koordinerende møde i patientens hjem med deltagelse af patient, pårørende, den praktiserende læge og hjemmesygeplejen samt andre relevante aktører
Uddannelse, kompetencer og forskning
- Det palliative område indgår i alle præ- og postgraduate uddannelsesforløb på sundhedsområdet
- Alle sundhedsprofessionelle og øvrige fagprofessionelle, der arbejder med basale palliative indsatser (både på sygehuse, i kommunen og i praksissektoren) har som minimum kompetencer på prægraduat basalt niveau (niveau A), og alle sygehusafdelinger og kommuner har sundhedsprofessionelle i hver fagprofession med kompetencer på postgraduat, basalt niveau (niveau B)
- Aktører, der varetager basale indsatser har adgang til rådgivning døgnet rundt fra aktører, der varetager de specialiserede indsatser. Indsatsen varetages i et samarbejde med patientens egen læge
- Enheder, der varetager specialiserede palliative indsatser (palliativt team, palliativ afdeling og hospice) omfatter som udgangspunkt fire faggrupper, herunder mindst én læge, som er fagområdespecialist, og én sygeplejerske med kompetencer på postgraduat, specialiseret niveau (niveau C) - som begge skal være fuldtidsbeskæftigede med den palliative indsats. De øvrige faggrupper kan være deltidsbeskæftigede med indsatsen
- Sundhedsprofessionelle der arbejder med basale og specialiserede palliative indsatser har adgang til at inddrage andre relevante fagprofessionelle
- Der er mulighed for, at hjemmesygeplejersken, den praktiserende læge og vagtlæge kan kontakte den palliative vagt hele døgnet, vedrørende patienter tilknyttet en specialiseret palliativ enhed, men som opholder sig i eget hjem
Monitorering og kvalitetssikring
- Der indberettes data og afrapporteres indikatorer i Dansk Palliativ Database for de specialiserede indsatser for alle livstruende sygdomme
- Kommuner og regioner registrerer alle patienter, der systematisk får afdækket deres palliative behov 5.
- Regioner og kommuner udarbejder i regi af sundhedsaftaler og praksisplaner et fælles skema, som kan anvendes på tværs af sektorer, til systematisk at afdække patienternes palliative behov
